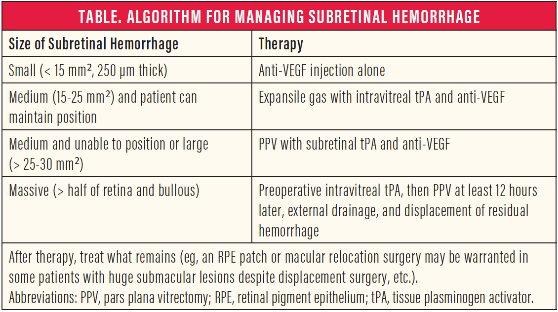
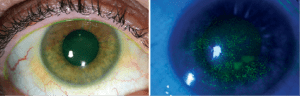
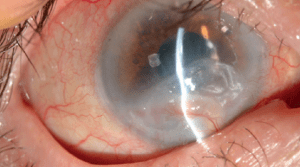
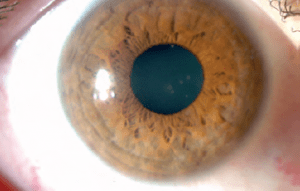
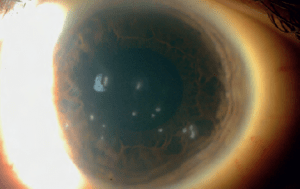
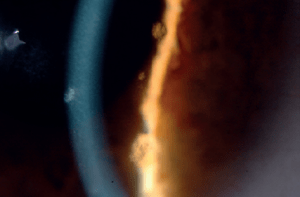
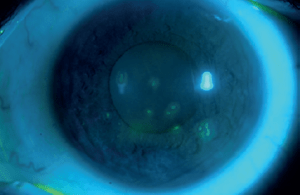
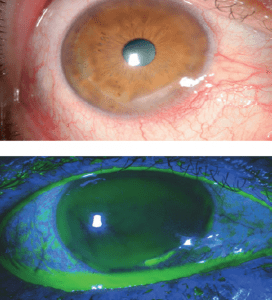
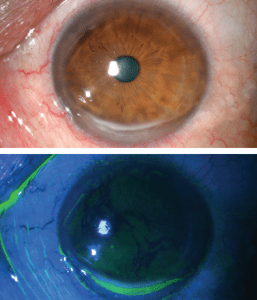
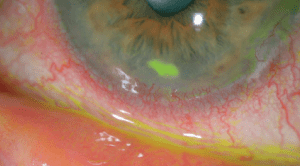
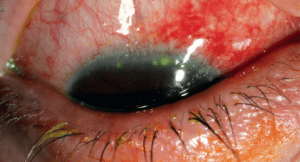
Ο κερατόκωνος είναι μια εκφυλιστική διαταραχή η οποία χαρακτηρίζεται από παράκεντρη λέπτυνση και εκτασία. Είναι η συχνότερη δυστροφία του κερατοειδούς και προσβάλει περίπου 1 στους 2000 στο γενικό πληθυσμό χωρίς σαφή προτίμηση προς συγκεκριμένο φύλο ή φυλή. Η νόσος είναι κατά κανόνα αμφοτερόπλευρη αλλά ασύμμετρη. Καθώς ο κερατοειδής λεπταίνει, προβάλλει προς τα εμπρός, αποκτώντας ένα κωνικό προφίλ το οποίο συχνότερα παρεκτοπίζεται προς τα κάτω και έξω. Η προβολή αυτή οδηγεί σε μια αύξηση της κυρτότητας και σε ουλοποίηση η οποία μπορεί να εκδηλωθεί ως ραβδώσεις (striae) στο επίπεδο της Δεσκεμετείου μεμβράνης. Οι επακόλουθες μεταβολές στο σχήμα προκαλούν σημαντικό ασύμμετρο αστιγματισμό, μυωπία και μείωση της καλύτερα διορθούμενης οπτική οξύτητας.
Ο Κερατόκωνος αρχικά εκδηλώνεται με συνεχή αλλαγή στα νούμερα των γυαλιών μέχρι να τεθεί η υποψία του και να διαγνωσθεί με Τοπογραφία Κερατοειδούς. Ο ασθενής διαμαρτύρεται για δυσκολία της όρασης και η πρόταση για χρήση ημίσκληρων ή κερατοκωνικών φακών επαφής για να αντιμετωπίσει τις οπτικές εκτροπές που προκαλεί ο ανώμαλος στιγματισμός, μπορεί να δώσει μία λύση στην κακή ποιότητα και ποσότητα της όρασης. Σε προχωρημένα στάδια της νόσου, εκτιμάται ότι το 10%-20% των ασθενών χρειάζονται μεταμόσχευση κερατοειδούς.
Η αιτιολογία του Κερατόκωνου δεν είναι καλά κατανοητή καθώς περιλαμβάνει γενετικούς, βιοχημικούς και φυσικούς παράγοντες. Δεν υπάρχει μία μοναδική θεωρία που να διαλευκάνει το εύρος της κλινικής του εμφάνισης και ο Κερατόκωνος είναι πιθανό να αποτελεί την τελική εκδήλωση πολλών διαφορετικών διαταραχών. Η πάθηση συνήθως εμφανίζεται μόνη της, όμως έχει αναφερθεί ένας αριθμός συστημικών και οφθαλμικών συσχετίσεων, συμπεριλαμβανομένων των νόσων του συνδετικού ιστού και της εαρινής νόσου. Φαίνεται επίσης να σχετίζεται με το οφθαλμικό τραύμα που συνδέεται με το τρίψιμο των οφθαλμών, με τη χρήση φακών επαφής και με αλλεργική οφθαλμική νόσο. Σε κερατοκωνικούς κερατοειδείς έχει ανιχνευθεί υψηλή δραστηριότητα πρωτεϊνικών ενζύμων, με αποτέλεσμα την εξασθένηση της εμβιομηχανικής σταθερότητας. Υπάρχουν όλο και περισσότερα στοιχεία τα οποία υποδηλώνουν ότι η αποικοδόμηση των ιστών και η λέπτυνση του κερατοειδούς περιλαμβάνουν την έκφραση μεσολαβητών φλεγμονής. Η παθογένεση και η εξέλιξη του κερατόκωνου αποτελούν έναν πολύ ενεργό τομέα έρευνας. Η Διασύνδεση Κερατοειδικού Κολλαγόνου (Corneal Collagen Crosslinking, CXL) έχει γίνει μια ευρέως αποδεκτή θεραπεία για τον Κερατόκωνο και για άλλες συγγενείς εκτατικές διαταραχές. Μολονότι οι συμβατικές θεραπείες (φακοί επαφής και γυαλιά οράσεως) για τον Kερατόκωνο είναι αποτελεσματικές για τη βελτίωση της όρασης, δεν αντιμετωπίζουν την υποκείμενη αδυναμία του κερατοειδούς. Η διασύνδεση του κολλαγόνου, εντούτοις, είναι αποτελεσματική λόγω της ικανότητάς της να κάνει πιο άκαμπτο τον κερατοειδή, το οποίο έχει διαπιστωθεί ότι επιβραδύνει την εξέλιξη της νόσου, και σε πολλές περιπτώσεις, να την ανακόψει.
Συγκεκριμένα η CXL περιλαμβάνει την ενεργοποίηση της ριβοφλαβίνης (βιταμίνη Β2) με ακτινοβολία UVA ώστε να ευοδώσει τη δημιουργία ομοιοπολικών δεσμών (ή “διασυνδέσεων”) ανάμεσα στις ίνες κολλαγόνου στο στρώμα. Η διαδικασία ξεκινά με την ενεργοποίηση της φωτοευαίσθητης ριβοφλαβίνης προς μια διεγερμένη κατάσταση. Η διεγερμένη ριβοφλαβίνη αντιδρά στη συνέχεια με το οξυγόνο, παράγοντας ενεργό οξυγόνο και ελεύθερες ρίζες. Αυτό το ενεργό οξυγόνο θεωρητικά επάγει την ομοιοπολική διασύνδεση μεταξύ των πρωτεϊνικών μορίων μέσα στο στρώμα, συμπεριλαμβανομένων του κολλαγόνου και των πρωτεογλυκανών, η οποία αυξάνει την ακαμψία του κερατοειδούς.
Το πλέον αποδεκτό θεραπευτικό πρωτόκολλο βασίζεται στο αρχικό πρωτόκολλο της Δρέσδης, μία τεχνική που περιλαμβάνει την αφαίρεση του επιθηλίου (epithelium-off) και περιγράφηκε πρώτα από τον Wollensak και τους συνεργάτες του (2003). Χρησιμοποιεί 0.1% ριβοφλαβίνη σε συνδυασμό με ακτινοβολία UVA (370 nm, @ 3mW/cm2), παρέχοντας 5.4 J/cm2 ενέργειας στον κερατοειδή.
Οι ακόλουθες είναι βήμα-βήμα οδηγίες για το Πρωτόκολλο της Δρέσδης:
- Υπό άσηπτες συνθήκες, ο ασθενής σκεπάζεται και ο κερατοειδής αναισθητοποιείται τοπικά με 2-3 ενσταλάξεις οφθαλμικού διαλύματος προπακαϊνης 0.5% ή τετρακαϊνης 0.5%
- Η περιοχή του κόγχου καθαρίζεται με διάλυμα ιωδίου-ποβιδόνης 10% (Betadine) και τοποθετείται ένας βλεφαροδιαστολέας.
- Τα κεντρικά 7-9 mm του κερατοειδικού επιθηλίου αφαιρούνται.
- Λαμβάνεται μια αρχική μέτρηση του πάχους του κερατοειδούς με ένα υπερηχητικό παχύμετρο ώστε να εξασφαλιστεί πάχος 400 μm.
- Ισο-οσμωτική ριβοφλαβίνη 0.1% σε διάλυμα δεξτράνης 20% ενσταλάζεται στην κερατοειδική επιφάνεια κάθε 2-3 λεπτά για 30 λεπτά.
- Ο ασθενής εξετάζεται στη σχισμοειδή λυχνία με μπλε φωτισμό ώστε να διασφαλιστεί ότι η ριβοφλαβίνη έχει διαποτίσει πλήρως τον κερατοειδή. (Ελέγξτε για ριβοφλαβίνη στον πρόσθιο θάλαμο κοιτώντας για την παρουσία κίτρινου χρώματος.)
- Η παχυμετρία του κερατοειδούς επαναλαμβάνεται πριν την ακτινοβόληση με UVA.
- Εάν είναι ασφαλές να συνεχιστεί το πρωτόκολλο, ένας σπόγγος σχήματος δακτυλίου τοποθετείται γύρω από το σκληροκερατοειδές όριο ώστε να προστατέψει τα βλαστικά κύτταρα.
- Η ακτινοβολία UVA εστιάζεται απευθείας στον κερατοειδή (του οποίου το επιθήλιο έχει αφαιρεθεί) ώστε να φωτοενεργοποιήσει το στρώμα το οποίο έχει διαποτισθεί με ριβοφλαβίνη.
- Η ακτινοβόληση ξεκινά για 30 λεπτά, με συνεχή ενστάλαξη ριβοφλαβίνης κάθε 3 λεπτά.
- Κατά διαστήματα γίνονται εναλλάξ ενσταλάξεις BSS και τοπικού αναισθητικού ώστε να αποφευχθεί το στέγνωμα του κερατοειδούς και να διατηρηθεί η αναισθησία του.
- Το πάχος του κερατοειδούς μετριέται στα 10, 20 και 30 λεπτά μετά την έναρξη των ενσταλάξεων ριβοφλαβίνης ώστε να διασφαλιστεί ότι το πάχος του στρώματος παραμένει μεγαλύτερο από 400 μm. Εάν οι παχυμετρικές μετρήσεις πέσουν κάτω από τα 400 μm, τότε αντί για το συνηθισμένο ισοτονικό κολλύριο ριβοφλαβίνης χρησιμοποιείται ένα υποτονικό κολλύριο ριβοφλαβίνης.
- Μετά την ολοκλήρωση της ακτινοβόλισης με UVA, ενσταλάσσεται ένα αντιβιοτικό ευρέος φάσματος, όπως η μοξιφλοξασίνη, και τοποθετείται ένας θεραπευτικός φακός επαφής. Ο φακός αυτός αφήνεται στον κερατοειδή έως ότου ο τελευταίος επαναεπιθηλιοποιηθεί πλήρως, το οποίο συνήθως συμβαίνει σε 4-7 ημέρες.
- Ο ασθενής παίρνει εξιτήριο με ένα σχήμα αντιβιοτικών και τοπικών στεροειδών. Πρέπει να γίνονται τακτικές επανεξετάσεις μέχρι το επιθήλιο να επουλωθεί πλήρως και να μπορεί να αφαιρεθεί ο φακός επαφής.
Η CXL, όπως κάθε χειρουργική επέμβαση, έχει δυνητικούς κινδύνους. Διεγχειρητικά, η ακατάλληλη ακτινοβόληση με UVA, λόγω υπερβολικής ενέργειας, λανθασμένου μήκους κύματος ή ανεπαρκούς ποσότητας ριβοφλαβίνης στο στρώμα, μπορεί να οδηγήσει σε πιθανές βλάβες στον κερατοειδή, την ίριδα, το φακό και τον αμφιβληστροειδή. Οι κερατοειδείς με πάχος κάτω των 400 μm μετά την αφαίρεση του επιθηλίου έχουν μεγαλύτερη πιθανότητα για απώλεια ενδοθηλιακών κυττάρων και μόνιμη απώλεια όρασης. Έχει αποδειχθεί ότι η ακραία αφυδάτωση του κερατοειδούς μετά την αφαίρεση του επιθηλίου μπορεί να επιδεινώσει τη λέπτυνση, άρα χρειάζεται επιπλέον μέριμνα ώστε να εξασφαλισθεί το κατάλληλο πάχος κερατοειδούς και η ενυδάτωσή του καθ’ όλη τη διάρκεια της θεραπείας. Έχουν αναφερθεί άσηπτες διηθήσεις. Σε σπάνιες περιπτώσεις έχουν συμβεί σοβαρές φλεγμονώδεις αντιδράσεις μέσα σε 24 ώρες μετά από θεραπεία με UVA, με τους ασθενείς να αναπτύσσουν ιρίτιδα, ιζήματα κερατοειδούς και οίδημα του κερατοειδούς. Οι έρευνες δείχνουν ότι η ακτινοβολία UVA πυροδοτεί την απόπτωση στα κερατοκύτταρα, το οποίο μπορεί να συνδέεται με μία αρχική φλεγμονώδη απόκριση. Ωστόσο, η κερατοκυτταρική βλάβη δεν προκαλεί τόση ανησυχία, καθώς κατά κανόνα 6 μήνες μετά τη θεραπεία ανακτάται ένας φυσιολογικός κυτταρικός πληθυσμός. Μετεγχειρητικά, υπάρχει επιπλέον κίνδυνος για haze, ουλοποίηση, καθυστερημένη επούλωση του τραύματος, τήξη κερατοειδούς και μικροβιακή κερατίτιδα, ειδικά όταν έχει αφαιρεθεί το επιθήλιο. Αν και οι μόνιμες ουλές είναι σπάνιες, συχνά παρατηρείται haze στο στρώμα μετά από CXL, το οποίο ανταποκρίνεται καλά σε τοπικά στεροειδή, υποστρέφοντας μέσα σε 6 μήνες έως ένα χρόνο. Ενδέχεται επίσης να παρατηρηθεί μία παροδική μείωση στην ευαισθησία και τη νεύρωση του κερατοειδούς μέχρι τον 6ο μετεγχειρητικό μήνα, αν και αυτό έχει ελάχιστη επίδραση στη σταθερότητα της δακρυϊκής στοιβάδας ή στη βασική έκκριση των δακρύων. Είναι σημαντική η στενή παρακολούθηση κατά τη φάση της επούλωσης του κερατοειδούς ώστε να ελέγχεται για μόλυνση και για επιβραδυμένη επούλωση του κερατοειδούς, η τελευταία εκ των οποίων έχει συνδεθεί με βλάβη των βλαστικών κυττάρων του σκληροκερατοειδούς ορίου ή με κακή μετανάστευση των επιθηλιακών κυττάρων πάνω σε έναν κώνο μεγάλης κυρτότητας. Μολαταύτα, πιθανές χρόνιες επιπλοκές όπως η όψιμη ανεπάρκεια των βλαστικών κυττάρων ή η συσχέτιση με κακοήθειες της οφθαλμικής επιφάνειας δεν έχουν ακόμη αποδειχθεί στη βιβλιογραφία. Ανεξάρτητα από αυτά, η επίπτωση των επιπλοκών από CXL αντιπροσωπεύει ένα εξαιρετικά μικρό ποσοστό οφθαλμών και οι ασθενείς θα πρέπει να ενημερώνονται σχετικά.
Από τις πολλές κλινικές μελέτες που έχουν περάσει από peer-review, σχεδόν όλες δείχνουν αναχαίτιση του ήπιου έως προχωρημένου εξελισσόμενου κερατόκωνου, συχνά με κάποια υποστροφή στην κυρτότητα του κερατοειδούς (Kmax). Κατά μέσον όρο, οι μελέτες δείχνουν μία μείωση του Kmax περίπου 2.00 D, με αποτέλεσμα βελ-τιωμένα οπτικά αποτελέσματα.
Η διασύνδεση του κερατοειδικού κολλαγόνου επέφερε θεμελιώδεις αλλαγές στη θεραπεία του κερατόκωνου και των κερατεκτατικών διαταραχών. Η θεραπεία με CXL μπορεί να σταθεροποιήσει αυτές τις νόσους, επιτρέποντας στους ασθενείς να διατηρήσουν ή να βελτιώσουν την όρασή τους και πιθανώς να καθυστερήσουν ή να αποφύγουν τη μεταμόσχευση κερατοειδούς. Μακροπρόθεσμες έρευνες παραμένουν σε εξέλιξη ώστε να επιβεβαιώσουν τα μακρο-πρόθεσμα αποτελέσματα της CXL και των συνδυαστικών θεραπευτικών τεχνικών όπως ο συνδυασμός με PRK, PTK ή με ενδοστρωματικούς κερατοειδικούς δακτυλίους. Παραμένουν αναπάντητα τα ερωτήματα σχετικά με τα ποσοστά επαναληπτικής θεραπείας και με τους ορισμούς της εξέλιξης σε ασθενείς που θεραπεύτηκαν πέραν των 10 ετών. Περαιτέρω τροποποιήσεις στο θεραπευτικό πρωτόκολλο με τεχνικές epi-on και προσαρμογές στην ακτινοβόληση με UVA θα οδηγήσουν σε αυξημένη άνεση για τον ασθενή και μειωμένους χειρουργικούς κινδύνους για την επέμβαση αυτή.